Chủ đề bệnh án suy hô hấp icu: Bài viết cung cấp hướng dẫn đầy đủ về bệnh án suy hô hấp ICU, từ dấu hiệu lâm sàng, chẩn đoán đến quy trình điều trị chi tiết. Được soạn thảo dành cho nhân viên y tế và người quan tâm, bài viết bao quát các nguyên nhân suy hô hấp như viêm phổi, COPD và xử trí cấp cứu. Thông tin cũng bao gồm phân loại mức độ suy hô hấp và các chỉ số quan trọng, giúp hỗ trợ quy trình chăm sóc tối ưu cho bệnh nhân.
Mục lục
1. Tổng Quan về Suy Hô Hấp
Suy hô hấp là tình trạng khi hệ hô hấp không đáp ứng được nhu cầu cung cấp oxy và loại bỏ CO2 cần thiết cho cơ thể, gây thiếu hụt oxy hoặc tích tụ CO2. Hiện tượng này có thể xảy ra đột ngột (suy hô hấp cấp) hoặc tiến triển từ từ (suy hô hấp mãn tính). Trong suy hô hấp cấp, người bệnh cần được cấp cứu khẩn cấp, trong khi suy hô hấp mãn tính yêu cầu theo dõi liên tục và điều trị lâu dài.
Các Loại Suy Hô Hấp
- Suy hô hấp do thiếu oxy (Type I): Khi lượng oxy trong máu thấp hơn bình thường, dẫn đến tình trạng thiếu hụt oxy nghiêm trọng.
- Suy hô hấp do thừa CO2 (Type II): Xảy ra khi CO2 không được loại bỏ hiệu quả, gây tích tụ trong máu và ảnh hưởng đến hô hấp.
Nguyên Nhân
Các nguyên nhân gây suy hô hấp được chia thành hai nhóm chính:
- Nguyên nhân tại phổi: Bao gồm các bệnh như viêm phổi, xơ phổi, thuyên tắc động mạch phổi, và các tình trạng làm tắc nghẽn đường thở.
- Nguyên nhân ngoài phổi: Do các yếu tố bên ngoài như tắc nghẽn thanh quản, tràn dịch màng phổi, hoặc các chấn thương nghiêm trọng gây ảnh hưởng đến cơ hô hấp và dây thần kinh liên quan.
Triệu Chứng
Các triệu chứng suy hô hấp thường gặp có thể bao gồm:
- Khó thở: Khó thở có thể xảy ra khi hô hấp nhanh hoặc chậm, đôi khi đi kèm với các kiểu thở không đều như Kussmaul hoặc Cheyne-Stokes.
- Xanh tím: Da xanh tím, đặc biệt là ở môi và đầu ngón tay, do thiếu oxy trong máu.
- Vã mồ hôi: Thường là dấu hiệu cảnh báo mức độ nghiêm trọng của suy hô hấp.
- Rối loạn nhịp tim và huyết áp: Nhịp tim có thể tăng hoặc có các rối loạn như rung nhĩ nhanh. Tụt huyết áp và rối loạn ý thức cũng có thể xuất hiện trong suy hô hấp nghiêm trọng.
Chẩn Đoán
Để chẩn đoán suy hô hấp, bác sĩ sẽ tiến hành kiểm tra lâm sàng và các xét nghiệm cận lâm sàng, bao gồm:
- Khí máu động mạch: Đo các chỉ số PaO2, SaO2 và PaCO2 để xác định mức độ thiếu oxy hoặc tích tụ CO2.
- Chẩn đoán hình ảnh: Chụp X-quang, CT scan hoặc siêu âm tim để tìm nguyên nhân tại phổi hoặc các vấn đề liên quan đến hệ thống hô hấp và tuần hoàn.
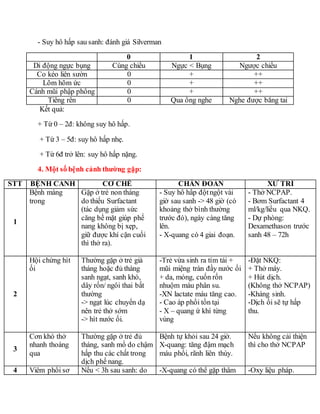
Mức Độ Suy Hô Hấp
| Triệu chứng | Mức độ trung bình | Mức độ nặng | Mức độ nguy kịch |
|---|---|---|---|
| Xanh tím | + | ++ | +++ |
| Vã mồ hôi | + | ++ | +++ |
| Khó thở | + | ++ | +++ |
| Rối loạn ý thức | Không | + (lo lắng) | +++ (hôn mê) |
Việc phát hiện sớm các triệu chứng và mức độ suy hô hấp giúp xác định kịp thời biện pháp can thiệp và điều trị, góp phần nâng cao hiệu quả cứu sống người bệnh.

2. Chẩn Đoán Suy Hô Hấp
Chẩn đoán suy hô hấp là một quy trình bao gồm các bước lâm sàng và cận lâm sàng nhằm xác định mức độ suy giảm chức năng hô hấp và nguyên nhân gây ra. Quá trình chẩn đoán sẽ đánh giá tình trạng thiếu oxy hoặc tích tụ CO₂, từ đó đưa ra các quyết định điều trị cấp thiết.
2.1 Lâm Sàng
- Khám sức khỏe toàn diện: Bác sĩ kiểm tra các dấu hiệu điển hình như khó thở, nhịp thở tăng, mạch nhanh, môi và đầu chi xanh tím.
- Đánh giá chức năng hô hấp: Đo chỉ số oxy trong máu và kiểm tra các triệu chứng liên quan đến phổi và tim, như ran ở phổi, xẹp phổi, hoặc tràn dịch màng phổi.
2.2 Cận Lâm Sàng
Các xét nghiệm cận lâm sàng đóng vai trò quan trọng để xác định mức độ suy hô hấp và nguyên nhân gốc rễ:
- Khí máu động mạch: Xét nghiệm này đo các chỉ số pH, PaCO₂, và PaO₂, giúp xác định tình trạng thiếu oxy hoặc tăng CO₂ trong máu.
- X-quang phổi: Chụp X-quang giúp phát hiện các tổn thương phổi như viêm phổi, phù phổi, và xẹp phổi.
- CT Scan phổi: Đánh giá chi tiết cấu trúc phổi để tìm kiếm các bệnh lý như tràn khí màng phổi, khối u, và tổn thương phổi.
- Xét nghiệm D-dimer và siêu âm tim: Thực hiện khi nghi ngờ các nguyên nhân như thuyên tắc phổi hoặc suy tim sung huyết.
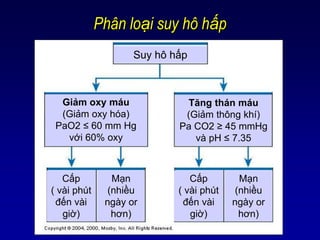
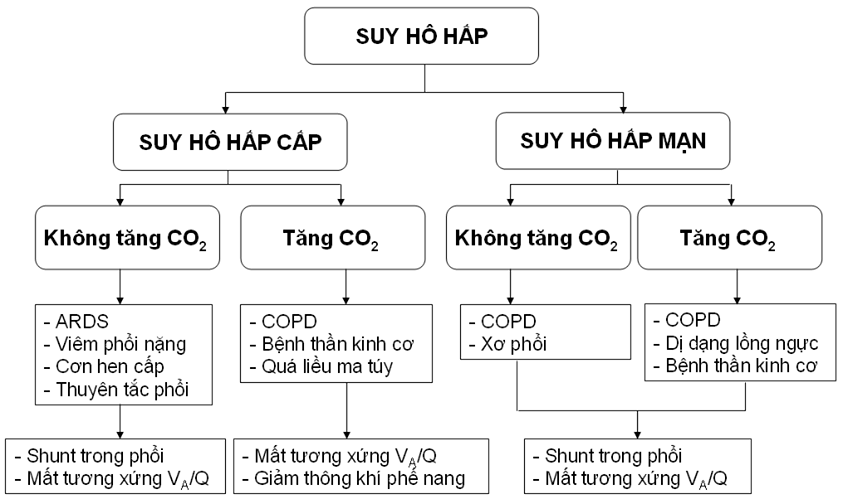
2.3 Phân Loại Suy Hô Hấp
Suy hô hấp được phân loại dựa trên các chỉ số khí máu và tình trạng bệnh lý:
| Nhóm | Mô tả |
|---|---|
| Nhóm I (Hypoxemic) | Thiếu oxy máu với PaO₂ < 60 mmHg, không kèm tăng CO₂. |
| Nhóm II (Hypercapnic) | Tăng CO₂ với PaCO₂ > 45 mmHg, gây toan hô hấp. |
| Nhóm III (Kết hợp) | Kết hợp thiếu oxy và tăng CO₂ máu, thường gặp trong bệnh lý phổi phức tạp. |
2.4 Các Nguyên Nhân Phổ Biến
- Dị vật đường thở: Gây khó thở cấp tính, có tiếng rít và triệu chứng ngừng thở đột ngột.
- Viêm phổi và ARDS (Hội chứng suy hô hấp cấp tiến triển): Tình trạng viêm lan tỏa trong phổi gây khó thở và suy hô hấp nặng.
- Tràn khí màng phổi: Xuất hiện khi có khí trong khoang màng phổi gây xẹp phổi và khó thở đột ngột.
- Chấn thương sọ não hoặc suy tim: Ảnh hưởng đến khả năng điều khiển hô hấp hoặc làm giảm oxy máu nghiêm trọng.
Việc chẩn đoán chính xác suy hô hấp giúp xác định chiến lược điều trị phù hợp, từ hỗ trợ oxy cho đến điều trị nguyên nhân gốc của tình trạng.
3. Điều Trị Suy Hô Hấp
Điều trị suy hô hấp, đặc biệt trong môi trường ICU, bao gồm các biện pháp hỗ trợ hô hấp, điều trị nguyên nhân gây suy hô hấp và chăm sóc hỗ trợ tích cực. Các phương pháp cụ thể nhằm cải thiện oxy hóa máu, duy trì thông khí, và bảo vệ phổi khỏi tổn thương thêm do các thiết bị y tế.
3.1 Hỗ Trợ Hô Hấp
- Oxy liệu pháp: Cung cấp oxy qua ống thở hoặc mặt nạ để duy trì
\( SpO_2 > 92\% \) và\( PaO_2 > 60 \text{ mmHg} \) . - Thông khí cơ học: Áp dụng khi oxy liệu pháp không đủ, bao gồm các phương pháp thông khí xâm lấn như đặt nội khí quản hoặc sử dụng máy thở.
- Thông khí không xâm lấn: Sử dụng áp lực dương liên tục (CPAP) hoặc áp lực dương hai mức (BiPAP) nhằm hỗ trợ thở cho các bệnh nhân suy hô hấp nhẹ đến trung bình.
3.2 Điều Trị Nguyên Nhân
Mục tiêu điều trị là xác định và xử lý nguyên nhân gốc gây suy hô hấp:
- Nhiễm trùng phổi: Điều trị bằng kháng sinh, điều chỉnh dựa trên kết quả cấy dịch và các xét nghiệm khác.
- Hội chứng suy hô hấp cấp tính (ARDS): Áp dụng chiến lược thông khí bảo vệ phổi với thể tích khí lưu thông thấp và áp lực cuối thì thở ra dương (PEEP) để giảm nguy cơ tổn thương phổi do máy thở.
- Các bệnh lý khác: Điều trị triệu chứng cho các bệnh nền gây suy hô hấp như COPD, suy tim và tổn thương phổi cấp.
3.3 Các Phương Pháp Điều Trị Hỗ Trợ Khác
- Quản lý dịch: Duy trì cân bằng dịch và giảm nguy cơ phù phổi, thường qua kiểm soát dịch truyền và thuốc lợi tiểu khi cần thiết.
- Kiểm soát đường huyết: Duy trì mức đường huyết ổn định để giảm nguy cơ nhiễm trùng và biến chứng do tăng đường huyết.
- Giảm đau và an thần: Sử dụng thuốc giảm đau và an thần để giảm stress và cải thiện sự thoải mái của bệnh nhân.
- Dinh dưỡng: Hỗ trợ dinh dưỡng qua đường ruột hoặc tiêm truyền để đảm bảo năng lượng và dinh dưỡng cần thiết.
3.4 Theo Dõi và Chăm Sóc Bệnh Nhân
Bệnh nhân suy hô hấp trong ICU được theo dõi chặt chẽ các chỉ số sinh tồn như nhịp thở, huyết áp, mức độ oxy hóa máu, và xét nghiệm khí máu thường xuyên để điều chỉnh điều trị kịp thời.
Việc quản lý và điều trị suy hô hấp ICU đòi hỏi sự phối hợp giữa các bác sĩ chuyên khoa hô hấp, hồi sức cấp cứu và điều dưỡng để đảm bảo bệnh nhân được hỗ trợ tối đa.
4. Hồi Sức Tích Cực (ICU) trong Điều Trị Suy Hô Hấp
Trong điều trị suy hô hấp, việc theo dõi và điều trị bệnh nhân tại các đơn vị hồi sức tích cực (ICU) đóng vai trò quan trọng trong việc duy trì chức năng hô hấp và đảm bảo các chỉ số sinh tồn. Bệnh nhân suy hô hấp có thể được chỉ định vào ICU khi không thể tự thở hoặc khi các chức năng hô hấp suy giảm nghiêm trọng. Tại đây, các bác sĩ áp dụng các quy trình điều trị, chăm sóc đặc biệt và sử dụng thiết bị chuyên dụng như máy thở, máy theo dõi chức năng sống để ổn định tình trạng người bệnh.
Các can thiệp hồi sức tích cực trong ICU bao gồm:
- Thở máy và thông khí hỗ trợ: Bệnh nhân suy hô hấp thường phải thở máy với các thông số cài đặt phù hợp để duy trì nồng độ oxy và CO2 trong máu ổn định, ngăn ngừa xẹp phổi. Để điều chỉnh tối ưu, bác sĩ tiến hành xét nghiệm khí máu động mạch theo dõi nồng độ các chất khí quan trọng.
- An thần và giãn cơ: Sử dụng các thuốc an thần giúp bệnh nhân có thể thở theo máy tốt hơn. Để đạt hiệu quả tối đa, liều lượng thuốc an thần và giãn cơ được điều chỉnh liên tục dựa trên các chỉ số sinh tồn và phản ứng của bệnh nhân.
- Cân bằng dịch và ổn định huyết động: Việc duy trì cân bằng dịch vào ra thông qua đánh giá hàng ngày và các biện pháp điều chỉnh như sử dụng thuốc lợi tiểu (ví dụ furosemide) giúp ngăn ngừa tình trạng phù nề và suy giảm chức năng tim.
Các yếu tố đặc thù của ICU:
- Không gian và thiết bị: ICU thường sử dụng công nghệ áp lực âm để giảm nguy cơ nhiễm khuẩn. Các thiết bị chuyên dụng như hệ thống theo dõi nhịp tim, huyết áp, và máy thở được sử dụng liên tục để kịp thời phát hiện các thay đổi trong tình trạng bệnh nhân.
- Chăm sóc cá nhân hóa: Bác sĩ và điều dưỡng theo dõi sát sao, điều chỉnh phác đồ theo phản ứng của bệnh nhân, giúp nâng cao hiệu quả điều trị và khả năng phục hồi.
Nhờ các biện pháp hồi sức tích cực trong ICU, nhiều bệnh nhân suy hô hấp có thể vượt qua giai đoạn nguy kịch, tiến tới giai đoạn hồi phục tốt hơn. Việc hiểu rõ quy trình chăm sóc và các biện pháp điều trị tại ICU giúp bệnh nhân và gia đình phối hợp tốt hơn với đội ngũ y tế trong quá trình điều trị.

5. Các Yếu Tố Liên Quan Khác
Trong điều trị và quản lý suy hô hấp, ngoài việc điều trị trực tiếp tình trạng suy hô hấp và các can thiệp hồi sức tích cực, các yếu tố khác cũng đóng vai trò quan trọng và cần được chú ý. Các yếu tố này bao gồm:
- Tình trạng nhiễm trùng: Nhiễm trùng phổi hoặc các nhiễm trùng khác trong cơ thể có thể làm suy yếu hệ hô hấp và làm nặng thêm tình trạng suy hô hấp. Việc phòng ngừa và kiểm soát nhiễm trùng là ưu tiên trong quá trình điều trị.
- Tình trạng tim mạch: Các vấn đề về tim, như suy tim, rối loạn nhịp tim hoặc thiếu máu cơ tim, có thể ảnh hưởng đến quá trình cung cấp oxy cho cơ thể. Điều trị cần tích hợp việc quản lý các vấn đề tim mạch này để hỗ trợ chức năng hô hấp.
- Chức năng thận: Suy thận, đặc biệt là suy thận cấp tính hoặc mãn tính, có thể gây ra tích tụ các chất độc hại trong cơ thể, làm tăng nguy cơ tổn thương hô hấp. Quản lý chức năng thận hiệu quả, như lọc máu hoặc thay huyết tương, giúp giảm thiểu tác động này.
- Yếu tố dinh dưỡng: Chăm sóc dinh dưỡng đầy đủ giúp bệnh nhân có đủ năng lượng để hồi phục và duy trì sức đề kháng. Dinh dưỡng tốt cũng cải thiện khả năng của cơ thể để đáp ứng và phục hồi trước các liệu pháp điều trị hồi sức tích cực.
- Hỗ trợ tâm lý: Điều trị trong ICU có thể gây ra lo âu và căng thẳng cho bệnh nhân và gia đình. Hỗ trợ tâm lý giúp cải thiện sức khỏe tinh thần, nâng cao hiệu quả điều trị và tăng cường khả năng hồi phục.
Các yếu tố trên đòi hỏi một kế hoạch chăm sóc toàn diện, phối hợp giữa nhiều chuyên khoa khác nhau. Điều này giúp bệnh nhân suy hô hấp được điều trị và hồi phục tốt nhất có thể, hướng tới việc giảm thiểu tối đa các biến chứng và nâng cao chất lượng cuộc sống sau điều trị.
6. Phác Đồ Điều Trị của Bộ Y Tế
Phác đồ điều trị suy hô hấp cấp được Bộ Y tế ban hành hướng dẫn cụ thể để hỗ trợ bác sĩ trong việc chẩn đoán và điều trị hiệu quả cho bệnh nhân. Dưới đây là các bước quan trọng của phác đồ:
- Xác định tình trạng suy hô hấp: Sử dụng các xét nghiệm như X-quang phổi, siêu âm, và CT để chẩn đoán tình trạng suy hô hấp và đánh giá mức độ tổn thương đường thở. Điện tim, công thức máu, và các xét nghiệm khác cũng có thể được áp dụng tùy trường hợp.
- Nguyên tắc xử trí ban đầu: Phác đồ nhấn mạnh các bước xử trí ban đầu như khai thông đường thở (dùng canuyn Grudel hoặc Mayo để chống tụt lưỡi, tư thế nằm nghiêng an toàn) và cung cấp oxy qua bóp bóng mặt nạ. Nếu cần, tiến hành đặt nội khí quản và bóp bóng có oxy để đảm bảo thông khí cho bệnh nhân.
- Can thiệp trong trường hợp khẩn cấp: Trong các tình huống như dị vật trong đường thở, tràn khí màng phổi hoặc liệt hô hấp, các biện pháp can thiệp khẩn cấp như thủ thuật Hemlich hoặc chọc kim để giảm áp lực màng phổi sẽ được thực hiện ngay tại chỗ.
- Xử trí tại bệnh viện:
- Đặt nội khí quản: Chỉ định đặt nội khí quản trong các tình huống như tắc nghẽn đường hô hấp hoặc mất phản xạ bảo vệ đường thở.
- Thở máy: Áp dụng các biện pháp hỗ trợ thở máy không xâm nhập hoặc xâm nhập, tùy vào tình trạng suy hô hấp của bệnh nhân.
- Nội soi phế quản: Sử dụng nội soi phế quản để lấy dị vật trong trường hợp dị vật gây cản trở đường hô hấp.
- Hỗ trợ và duy trì ổn định: Đảm bảo các yếu tố sinh tồn như ổn định huyết áp, điều trị các biến chứng tim mạch, và hỗ trợ dinh dưỡng phù hợp cho bệnh nhân.
Phác đồ này giúp các bác sĩ xác định kịp thời tình trạng và áp dụng các phương pháp xử trí phù hợp, tăng khả năng hồi phục cho bệnh nhân suy hô hấp. Tất cả các bước đều được thiết kế để tối ưu hóa quá trình điều trị, giảm thiểu rủi ro và hỗ trợ bệnh nhân trong quá trình hồi phục.
7. Các Bài Viết Liên Quan và Tài Liệu Tham Khảo
Để có cái nhìn toàn diện về bệnh án suy hô hấp trong ICU, người đọc có thể tham khảo các tài liệu và bài viết dưới đây, giúp hiểu rõ hơn về chẩn đoán, điều trị, và các vấn đề liên quan.
- : Cung cấp những thông tin chi tiết về quy trình chẩn đoán và điều trị suy hô hấp cấp.
- : Đưa ra các phác đồ điều trị cụ thể cho từng loại suy hô hấp, bao gồm cả nguyên nhân và phương pháp điều trị.
- : Nghiên cứu điển hình về các bệnh nhân suy hô hấp trong ICU và hiệu quả của các phương pháp điều trị khác nhau.
- : Cung cấp các thông tin mới nhất về phương pháp điều trị và nghiên cứu liên quan đến suy hô hấp.
- : Tổng hợp kiến thức về triệu chứng, chẩn đoán và điều trị suy hô hấp từ các chuyên gia y tế.
Những tài liệu trên không chỉ giúp người đọc nâng cao kiến thức mà còn hỗ trợ trong việc chăm sóc và điều trị bệnh nhân bị suy hô hấp hiệu quả hơn.